こんな方に読んでほしい記事です
- 「肺にがんがあるのに、肺がんじゃない」と言われて混乱している方
- 転移・再発・浸潤の違いがよくわからない方
- 家族ががんで、主治医の説明をうまく理解できていない方
- がん保険の給付条件を転移後に初めて確認した方
「肺にがんがあるのに、肺がんじゃない」——そんな説明を聞いて、頭が真っ白になったことはありませんか。
じつは、がんの名前は「最初にできた場所(原発)」で決まります。このたった一つのルールを知るだけで、主治医の説明がぐっと理解しやすくなります。
看護師26年・自身もがんサバイバーの私が、妹の体験を交えながらできるだけわかりやすくお伝えします。
⚠️ 免責事項
この記事は医療情報の提供を目的としており、診断・治療の代替ではありません。治療方針については必ず担当医にご相談ください。本記事の内容は筆者個人の見解および経験に基づくものです。
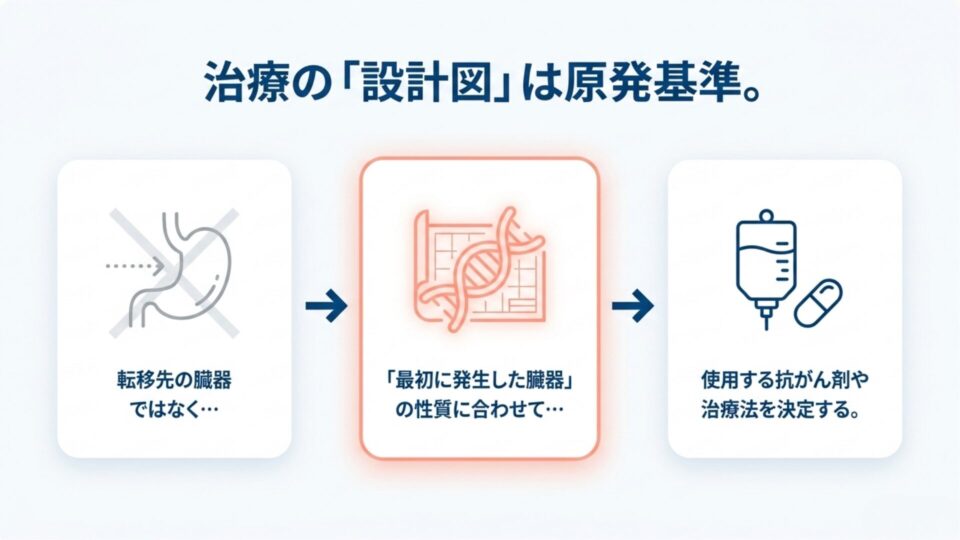
原発性がんとは——「最初の出発点」が名前を決める
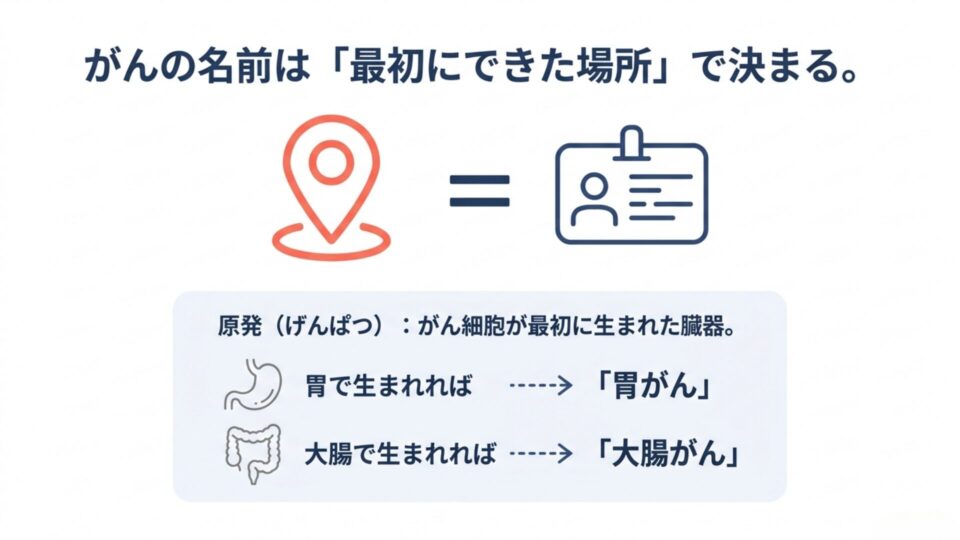
がんの名前は「最初にがん細胞が生まれた臓器」で決まります。
胃にできれば胃がん。大腸にできれば大腸がん。乳房にできれば乳がん。シンプルに聞こえますが、ここが「転移」と混同されやすい最大の落とし穴です。
なぜ出発点がそれほど大切なのかというと、治療方針のすべてが「どこから始まったか」を基準に設計されるからです。
- どの抗がん剤・免疫療法薬を使うか
- 手術で切除できるか
- 放射線治療の範囲をどう設定するか
これらはすべて、原発(最初の出発点)の細胞の性質に基づいて決まります。たとえ別の臓器にがんが見つかっていても、治療の設計図の根拠は「原発」に戻ってくるのです。
では、その「別の臓器に移ったがん」とはどういうものなのか——次のセクションで見ていきましょう。
📚 がんと言われた日から——不安を和らげるために知っておきたいこと
がん告知直後の「なぜ自分が?」という混乱と不安に向き合うためのヒントが詰まった一冊。患者・家族双方におすすめです。
🛍️ 楽天ブックスで見る※アフィリエイトリンクです
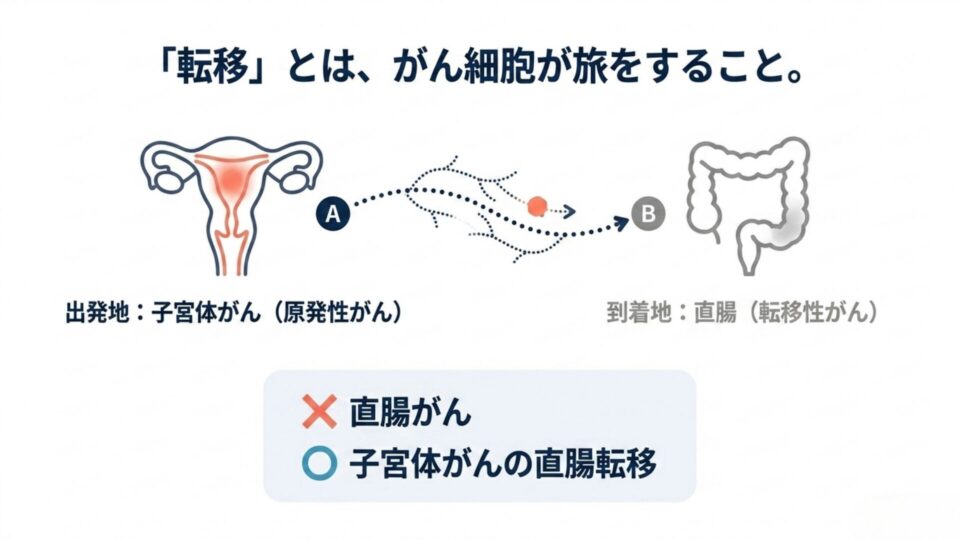
転移性がんとは——「旅に出たがん細胞」
がん細胞は血液やリンパ液に乗って、もともとできた場所から遠く離れた臓器へ移動することがあります。これが「転移(てんい)」です。
大切なのは、転移先の臓器名でがんを呼ばないということです。
| 原発がん | 転移先 | 正しい呼び方 |
|---|---|---|
| 肝臓がん | 肺 | 肝臓がんの肺転移 |
| 乳がん | 骨 | 乳がんの骨転移 |
| 子宮体がん | 直腸 | 子宮体がんの直腸転移 |
直腸に腫瘍が見つかっても、それが子宮体がんの転移であれば、使われる薬は「直腸がんの薬」ではなく「子宮体がんに効く薬」です。
なぜなら、転移したがん細胞の素性(原発)は変わらないから。細胞の設計図はそのままです。だから薬の選択も、転移先ではなく原発に合わせて行われます。
このルールが腑に落ちると、主治医の説明の見え方ががらっと変わります。私が実感したのは、妹の診断を聞いたときでした。
私と妹の体験から——「転校生」で考えるとわかりやすい

最近、妹が手術を受けることになりました。
妹もリンチ症候群で、子宮体がんと大腸がんを経験しています。約2年間キイトルーダ(免疫チェックポイント阻害薬)による治療を続けてきましたが、直腸に新たな腫瘍が見つかりました。
妹は看護師です。だから「直腸がん」とは言いませんでした。
「子宮体がんの直腸転移だよ」
一般の方なら「直腸に腫瘍があるなら直腸がんでしょ?」と思うかもしれません。私も自分ががんになるまで、正直そう思っていました。
でも病理検査でがん細胞の”素性”を調べると、それが直腸で生まれた細胞ではなく、子宮体がん由来の細胞だとわかります。だから名前は「直腸がん」ではなく、「子宮体がんの直腸転移」になるのです。
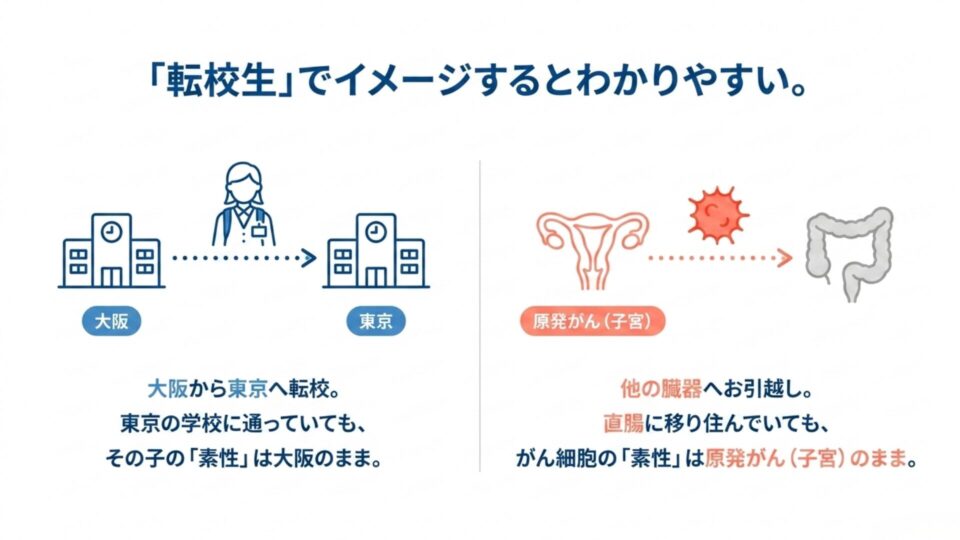
転校生で考えると、イメージしやすいかもしれません。
大阪の学校に通っていた子が、東京の学校へ転校したとします。転校先で東京の制服を着て、東京のクラスメートと過ごしていても——その子の素性(もともとの学校)は大阪のまま、変わりません。
がん細胞も同じです。直腸という”転校先”に移り住んでいても、細胞の素性は原発がんのまま。だから治療も、転校先(直腸)ではなく、元の学校(原発がん)に合わせた薬を使うのです。
妹の主治医からは、まず直腸の腫瘍を手術で切除し、その後の抗がん剤は原発がんに効果のある薬を使うと説明を受けたとのことでした。
医療者には当たり前のこのルール。でも患者や家族にとっては「なぜ?」の連続です。だからこそ、このブログで丁寧に伝えていきたいと思っています。
転移以外にも、似たような言葉がいくつかあります。整理しておくと、さらに理解が深まります。
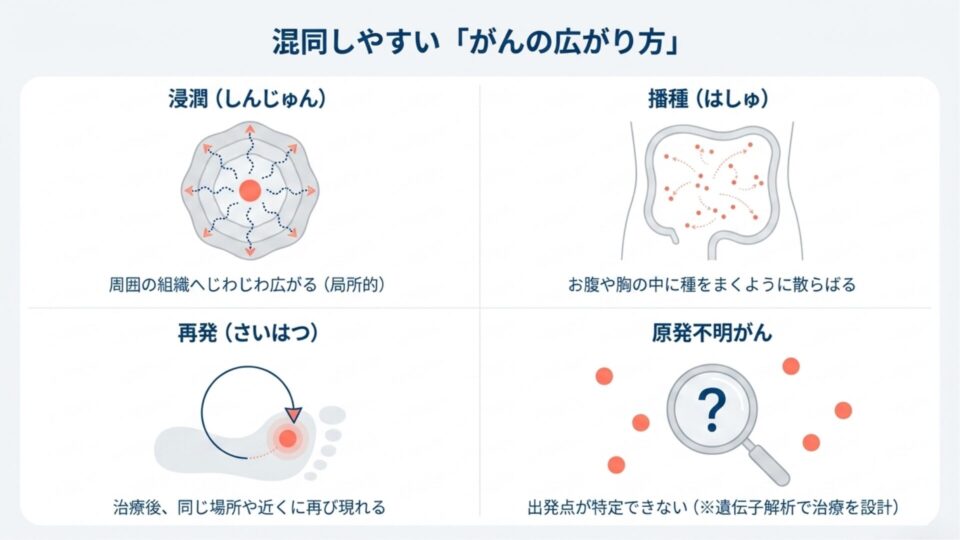
混同されやすい4つの言葉
がんの広がり方には、転移以外にもいくつかの形があります。整理しておきましょう。
① 浸潤(しんじゅん)
周囲の組織へじわじわと染み出すように広がること。転移とは異なり、元の場所からの局所的な広がりです。
例:胃がんが胃壁を突き破って周囲の脂肪組織へ広がる
② 播種(はしゅ)
がん細胞が腹腔・胸腔の中に種をまくように散らばること。血液・リンパを介した転移とは別の広がり方です。
例:卵巣がんの腹膜播種
③ 再発(さいはつ)
治療でいったん消えたがんが、同じ場所やその近くに再び現れること。「遠くへ移る転移」とは意味が違います。
④ 原発不明がん
複数の臓器にがんが見つかっても、最初の出発点が特定できないケース。珍しいことではなく、遺伝子解析などで治療方針を組み立てていきます。「原発が分からないと治療できない」わけではありません。
これらの言葉の意味を知っておくと、主治医の説明をメモするときにも、家族に伝えるときにも役立ちます。次は、意外と見落とされがちなお金の話です。
📚 がんの「転移・再発」がわかる本——患者と家族のための解説
転移・再発・浸潤など、主治医から説明される言葉の意味をわかりやすく解説。診察前に読んでおくと理解がぐっと深まります。
転移が確認されると、保険の給付条件が変わることがある
ここは、多くの方が見落としがちな大切なポイントです。
がん保険には「初回診断一時金」のほかに、「転移・再発時にも給付される特約」があるものとないものがあります。
- 原発がんで一時金を受け取っていても、転移が確認された時点で追加給付が出る保険がある
- 逆に、転移を「別のがん」と見なさず給付対象外とするケースも
- 「再発」と「転移」で給付条件が異なる場合もある
治療方針が原発基準で決まるように、保険の給付条件も「原発・転移・再発」の定義に基づいています。
私自身、診断後に保険内容を見直して「転移時の給付条件」を初めてきちんと確認しました。妹の件があり、改めて思います——がん保険は「入っていること」より「何が給付されるか」を知っていることが大切です。

🛡️ 今の保険、転移・再発時にいくら出るか確認できていますか?
がん保険の保障内容を無料で相談・見直しできるサービスがあります。診断前でも診断後でも、一度プロに確認してみることをおすすめします。
※アフィリエイトリンクです
🩺 がん保険の専門家に無料で相談できます
30社以上のがん保険を比較して、あなたの状況(転移・再発・治療中など)に合ったプランを専門家が探してくれます。相談無料・押しつけなし。
※がん保険比較サイトへのアフィリエイトリンクです
📚 がんになったらお金の本——治療費・保険・もらえるお金まるわかり
がん保険の給付条件・高額療養費・傷病手当金など、診断後すぐに知っておきたいお金の知識を網羅した一冊。
まとめ
| 用語 | 意味 |
|---|---|
| 原発性がん | 最初にがんが発生した臓器のがん |
| 転移性がん | 原発から離れた臓器に移ったがん(素性は原発のまま) |
| 浸潤 | 周囲の組織へ局所的に広がること |
| 播種 | 体腔内にがん細胞が散らばること |
| 再発 | 治療後に同じ場所や近くに再び現れること |
| 原発不明がん | 出発点が特定できないがん |
「肺にあるけれど肺がんじゃない」——この一見ややこしい説明も、命名ルールを知ればスッと理解できます。
そしてその理解は、治療の説明を聞くときの安心感、さらには保険や経済的備えの見直しにもつながっていきます。

おわりに
がんと向き合うとき、正しい言葉の意味を知っていることが「怖さ」を少しだけ和らげてくれます。
私はそれを、患者として——そして妹の傍らで——実感しました。
手術を控えた妹が、看護師として冷静に自分の病状を説明してくれたあの言葉が、この記事を書くきっかけになりました。
妹の回復を願いながら、この記事があなたの療養生活の小さな支えになれば幸いです。
くるみん
訪問看護師26年/リンチ症候群・がんサバイバー。がん患者・患者家族を応援するブログ「くるみんのがん羅針盤」運営
X(旧Twitter): @NurseFightsBack
※この記事の情報は2026年5月時点のものです。治療法・保険の詳細については、担当医・保険会社にご相談ください。
🍱 治療中・療養中の食事サポートに——管理栄養士監修の健康宅配食
 くるみんのがん羅針盤
くるみんのがん羅針盤 






